En este apartado de preguntas frecuentes, le resolveremos las principales dudas sobre los tipos de quemaduras, cómo actuar y las opciones de tratamiento médico y quirúrgico disponibles en cada caso. La información ha sido elaborada por el equipo de profesionales sanitarios del Servicio de Cirugía Plástica del Hospital Universitario de Getafe.
Cómo tratar quemaduras I
-
Es una lesión a la piel (o a otro tejido del cuerpo) causada por el calor que producen llamas, líquidos calientes (escaldaduras), sólidos calientes (p.ej. por contacto con la puerta de un horno, tubo de escape de una moto), electricidad (de bajo y alto voltaje y por rayos), productos químicos, radiación, radioactividad, o incluso por arrastre o fricción.
-
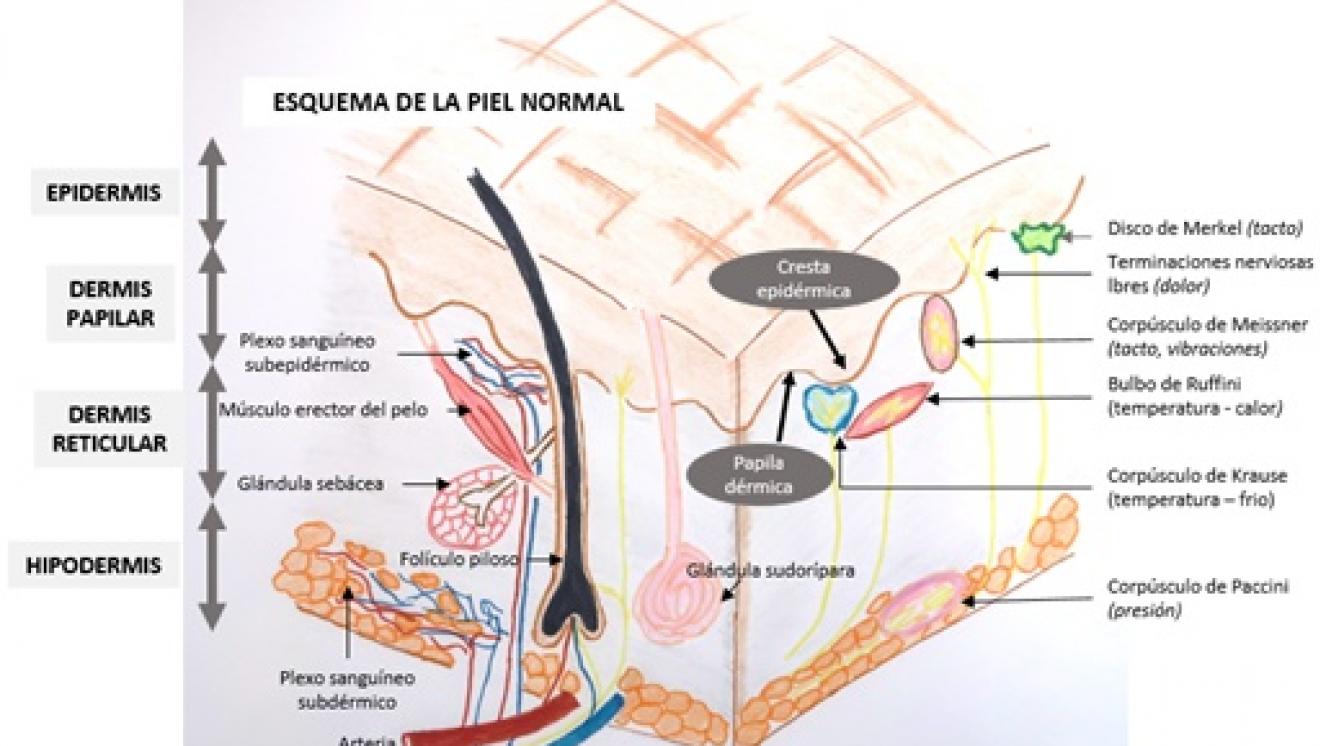
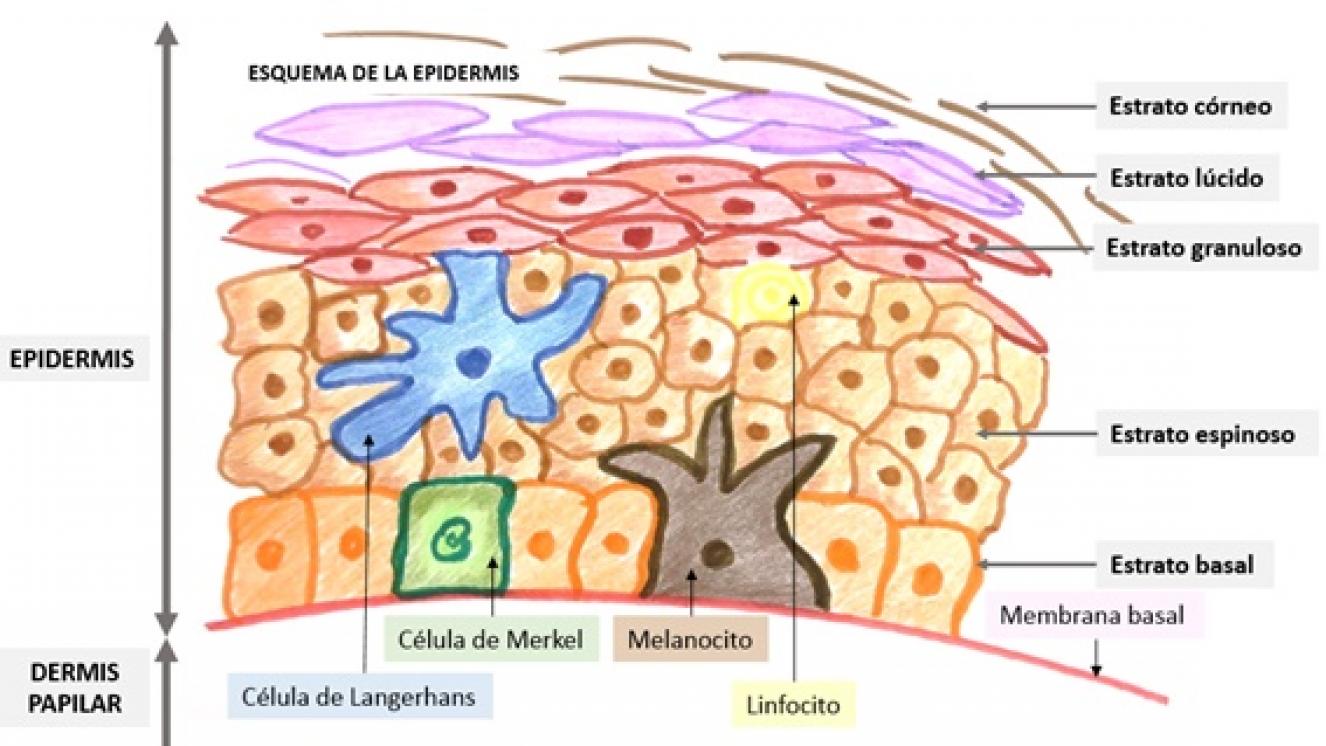
La piel representa entre el 6-15% del peso corporal (entre 3 y 10 kg. de peso) y tiene una superficie de 1,5 - 2 metros cuadrados en adultos. La piel está compuesta por capas: epidermis y dermis. La epidermis es la capa más superficial y la dermis la más profunda. Por debajo de la dermis se encuentra el tejido subcutáneo (o hipodermis), formado por tejido adiposo y conjuntivo en cantidad variable. La epidermis es la capa más superficial y está compuesta solo por células: el 98% son queratinocitos y el 2% restante son melanocitos (responsables de la producción de melanina que es la que nos proporciona el color de la piel y nos protege de las radiaciones solares), células de Merkel (que detectan sensaciones de presión y la textura de las cosas) y células de Langerhans y linfocitos (que participan en la inmunovigilancia que efectúa la piel: función de protección frente a la entrada de microorganismos u otros agentes perjudiciales para el organismo). La epidermis es una capa en constante recambio. Los queratinocitos que constituyen la capa más profunda de la epidermis (estrato basal) van madurando y migrando hacia la superficie hasta alcanzar el estrato córneo donde se produce su descamación. Este proceso dura aproximadamente 4 semanas. La dermis está formada por fibroblastos y por una mezcla de fibras colágenas y elásticas. Las fibras colágenas son las que le dan a la piel su firmeza mecánica, mientras que las fibras elásticas son las que le confieren elasticidad. La dermis es al menos 10 veces más gruesa que la epidermis y se divide en dos zonas: la dermis papilar (en contacto con la epidermis) y la dermis reticular (en contacto con el tejido subcutáneo). En la dermis se localizan: los vasos sanguíneos, los nervios y los linfáticos de la piel; los anexos cutáneos (uñas, pelos y glándulas sebáceas y sudoríparas), y terminaciones nerviosas con receptores para percibir sensación de calor o frío, dolor, tacto, presión, vibración, etc. El grosor de la piel varía según: las zonas del cuerpo (la de los párpados es la más fina, siendo la más gruesa la de la palma de las manos y la de las plantas de los pies); el sexo (la de los hombres es más gruesa), y la edad (los niños tiene la piel más fina, aumentando el grosor con la edad hasta los 30-40 años para posteriormente ir adelgazando progresivamente).
-
La piel posee funciones muy importantes para la vida:
- Protege al organismo frente a infecciones y otras agresiones externas que pueden producirse por agentes térmicos, químicos y mecánicos (p. ej., quemaduras, traumatismos, rayos UVA).
- Previene de la pérdida de fluidos del cuerpo.
- Regula la temperatura corporal.
- Es un medio de relación sensorial con el medio ambiente.
- Es una reserva de energía y síntesis de vitamina D.
- Es un componente del sistema de inmunovigilancia de nuestro cuerpo. La piel tiene capacidad para captar y procesar señales de agentes infecciosos y toxinas y presentar esas señales a otras células del organismo capaces de organizar la respuesta del cuerpo frente a esos agentes perjudiciales.
-
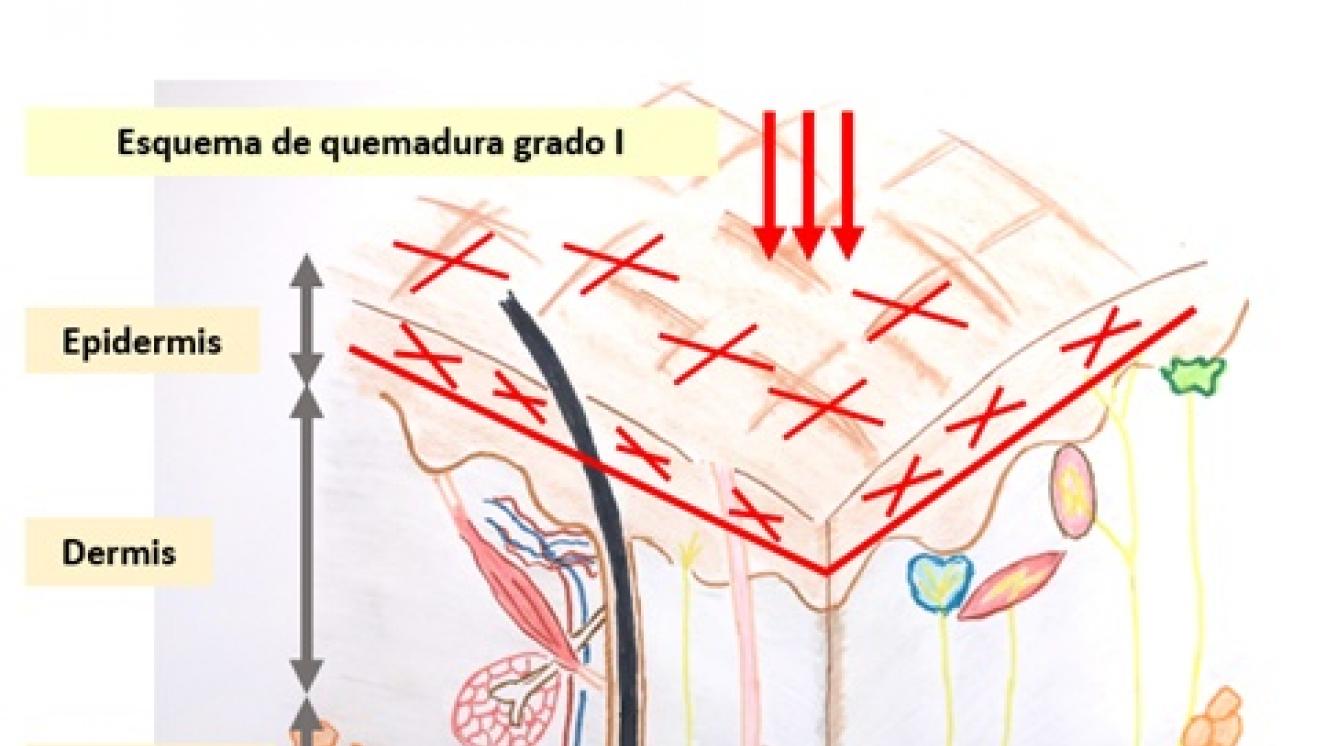
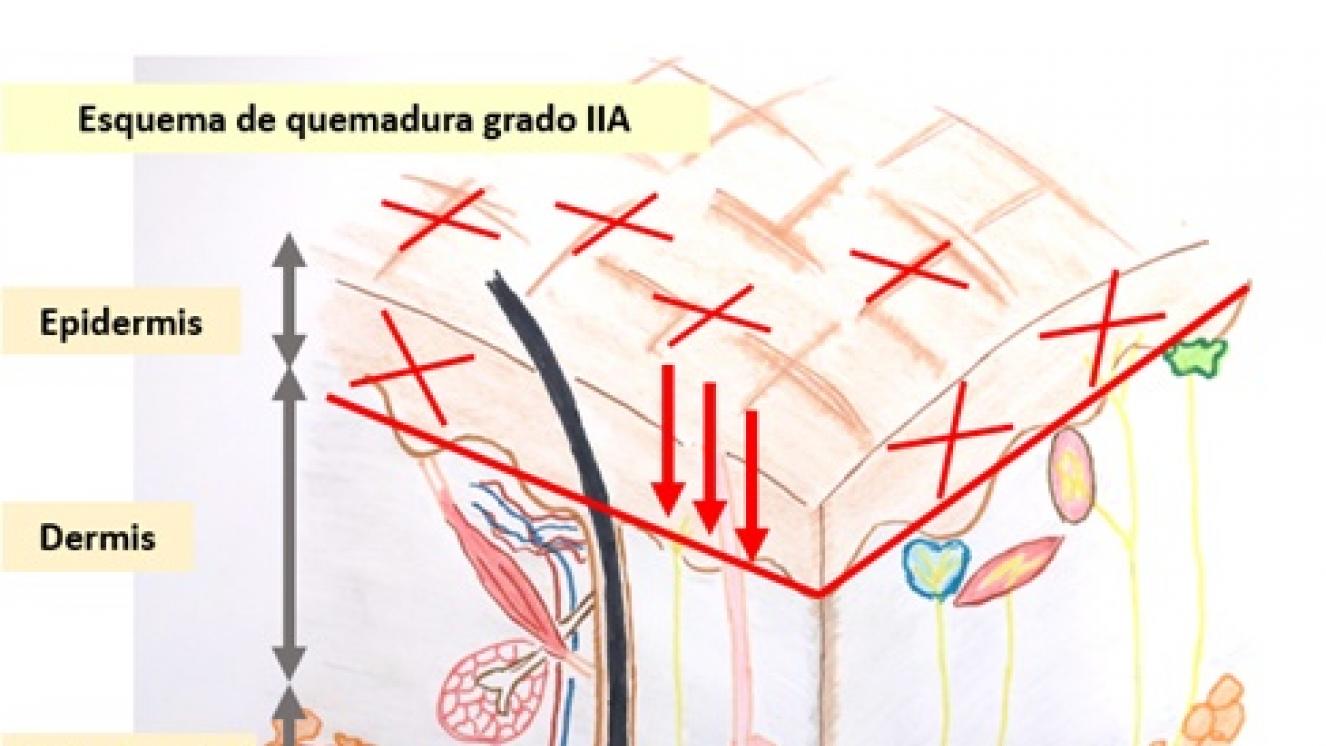
Una quemadura puede afectar solo a la capa más superficial de la piel, como ocurre cuando una persona se pone roja después de tomar el sol, o puede que la quemadura llegue a las capas más más profundas de la piel (la dermis), o incluso al tejido subcutáneo, o más allá afectando músculos, tendones, huesos, etc. Las quemaduras se clasifican en grados teniendo en cuenta su profundidad, es decir, por las capas que se ven afectadas. Si se afecta solo la parte más superficial de la piel o “epidermis”, las quemaduras son de primer grado. También se conocen como quemaduras epidérmicas. Si tenemos afectadas dos capas (la epidermis y la dermis) las quemaduras son de segundo grado, y dentro de estas hay quemaduras de grado IIA, grado IIAB y grado IIB, según la profundidad de la dermis que se quema. También se denominan respectivamente quemaduras dérmicas superficiales, intermedias y profundas. Y si tenemos afectadas toda la dermis e incluso más capas, como grasa o músculos, tendones, etc., las quemaduras pasan a ser de tercer (o quemaduras dérmicas de espesor total) y cuarto grado (o quemaduras subdérmicas) y producen heridas profundas en las que no queda ninguna estructura de la piel que pueda ayudar a su curación.
-
Las terminaciones nerviosas de la piel y los receptores sensitivos que están en la piel están distribuidos por todo el grosor de la piel, y son abundantes en la dermis. Estas estructuras quedan en exposición (“al aire”) cuando se queman las capas superficiales de la piel, en las quemaduras epidérmicas (grado I), y especialmente en las dérmicas superficiales (grado IIA). A medida que aumenta la profundidad de una quemadura, estas estructuras se van destruyendo, lo que explica que: resulte menos dolorosa una quemadura de grado III que una de grado IIA, y que cuando se realiza una cura y se tapa una quemadura de grado IIA el dolor que se experimenta se vea aliviado al evitar que les dé el aire a las terminaciones nerviosas y de los receptores sensitivos, que no cuentan con la protección de la capa cornea que tiene la epidermis. Las quemaduras también producen dolor por otros mecanismos, como por ejemplo: por la reacción inflamatoria que tiene lugar tras la misma y porque se produce edema en la zona quemada cuando la quemadura no es muy extensa. Estas reacciones son generalizadas y afectan a todo el organismo cuando la quemadura es muy extensa y supera el 20% de la superficie corporal total en un adulto.
-
Por dos mecanismos: regeneración y cicatrización. Regeneración Sabemos que hay células madre adultas en la capa más profunda de la epidermis (estrato basal) y en los folículos pilosos. Las células madre de la capa basal proliferan formando nuevos queratinocitos y son las que permiten que la epidermis se esté renovando cada 4 semanas durante toda la vida de la persona. Las células madre de los folículos pilosos se activan cuando se produce una agresión a la piel y son capaces de regenerar epidermis, folículos pilosos y glándulas sebáceas, por lo que se dice que son multipotentes. Cuando se produce una quemadura de primer grado (o epidérmica) se conserva la gran mayoría de la capa basal de la epidermis (gracias a las uniones que esta capa tiene con la membrana basal), además de todos los elementos de la dermis, incluidos los pelos. Por lo tanto, no se ha perdido nada del potencial de la piel para regenerarse a partir de todas las células madre mencionadas. De ahí que podamos decir que las quemaduras de primer grado curan por regeneración (reepitelización): se produce un reemplazo de las células que se han quemado por células iguales y la reconstrucción del tejido que se ha perdido es casi perfecta, por lo que no hay secuelas. En las quemaduras de grado IIA (o dérmicas superficiales) la agresión es mayor, pero también existen muchas células madre que viven en la capa basal de la epidermis en las crestas epidérmicas que hayan quedado indemnes y en los folículos pilosos de la dermis profunda, por lo que también van a curar por regeneración con ninguna o pocas secuelas. Según se van destruyendo capas más profundas, la piel va perdiendo sus células madre y su capacidad para curar por regeneración.
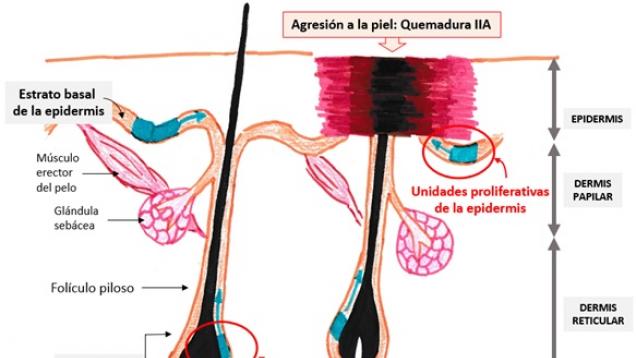
-
Esquema: Localización de las células madre de la piel en el estrato basal de la epidermis y en el bulbo del folículo piloso. Las células madre del estrato basal de la epidermis son las responsables de la proliferación de los queratinocitos y del recambio normal de la epidermis que se produce a lo largo de toda la vida de la persona.
En el esquema se representa una agresión a la piel superficial (por ejemplo: quemadura de grado IIA). En la curación participarían las células madre del estrato basal de la epidermis y las del folículo piloso. En el ejemplo, la quemadura curaría en gran parte por regeneración a partir de las células madre, con mínimo proceso de cicatrización.
Cicatrización
La cicatrización cutánea es una secuencia compleja de sucesos celulares, fisiológicos y bioquímicos que se pone en marcha ante una agresión. Estos eventos se solapan hasta que la lesión se cura, y los mismos sucesos y en el mismo orden se producen siempre independientemente del tejido lesionado y del tipo de agresión tisular que provoque el inicio de la secuencia.
En la cicatrización se habla de 4 fases que pueden durar meses e incluso años en el caso de quemaduras: coagulación, inflamación, proliferación y maduración.
El proceso de cicatrización empieza en los primeros minutos tras la quemadura. En las primeras fases de coagulación e inflamación el organismo busca parar el sangrado que pueda haberse ocasionado en los vasos sanguíneos de los tejidos afectados por la agresión, eliminar bacterias y los restos de células y tejidos muertos que existan, además de producir las señales adecuadas para guiar las restantes fases del proceso de cicatrización.
En la fase de proliferación se forman nuevos vasos sanguíneos, migran al lecho de la herida las células necesarias para la restitución del tejido perdido (queratinocitos, fibroblastos, etc.) y se sintetizan los componentes de la matriz extracelular de la dermis y las fibras colágenas y elásticas.
En la fase de maduración se remodela el tejido que ha crecido en la fase anterior, se reestablece el equilibrio entre la formación y degradación de células, fibras, etc., y se produce una contracción de la herida.
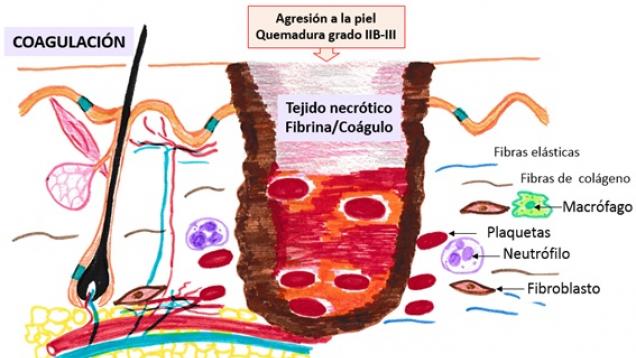
-
Esquema: Fase de Coagulación de la cicatrización.
En una quemadura grado IIB – III se produce una agresión a la piel y a los vasos sanguíneos de la misma. Inmediatamente se produce una vasoconstricción local intensa y una agregación de las plaquetas que taponan los vasos rotos, formándose un coágulo sanguíneo. Al mismo tiempo, se liberan sustancias (mediadores) que atraen a las células que van a participar en las fases posteriores de la cicatrización. Los neutrófilos son las primeras células que son reclutadas en la herida y su acúmulo marca el comienzo de la fase inflamatoria.
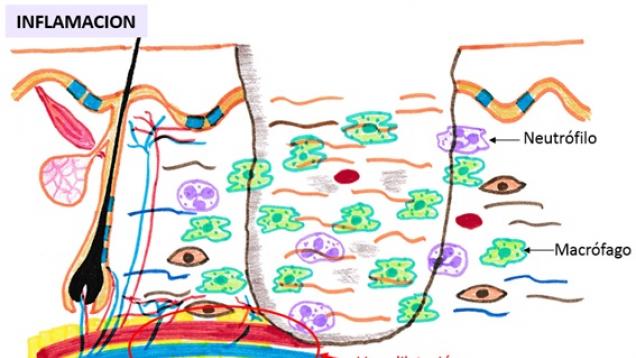
-
Esquema: Fase de inflamación de la cicatrización.
Las células predominantes en la herida en esta fase son los neutrófilos y los macrófagos que van a limpiar (fagocitar) los restos de tejidos desvitalizados de la quemadura y los microorganismos que puedan existir en la misma. Además, liberan sustancias que producen vasodilatación y aumento de la permeabilidad de los vasos sanguíneos, causantes de los síntomas que se producen en la herida: calor, enrojecimiento, edema, dolor.
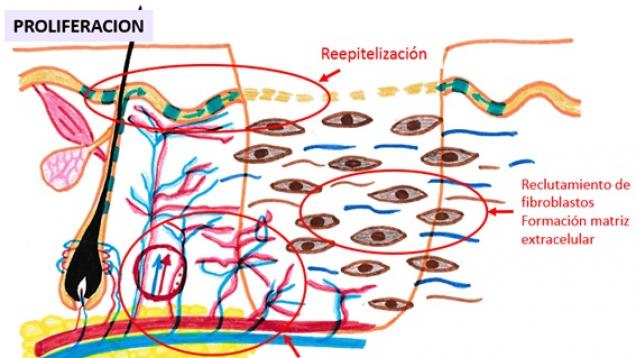
-
Esquema: Fase de proliferación de la cicatrización
Se caracteriza por la formación de nuevos vasos (angiogénesis - aparición del tejido de granulación), por la reepitelización (las células madre de la epidermis sana de los bordes y de los folículos pilosos que no se resultado destruidos por la quemadura son estimulados para dar lugar a queratinocitos que crezcan y avancen para curar la herida), y por el reclutamiento de fibroblastos y la síntesis de la matriz extracelular, que favorecerá la creación de una nueva dermis.
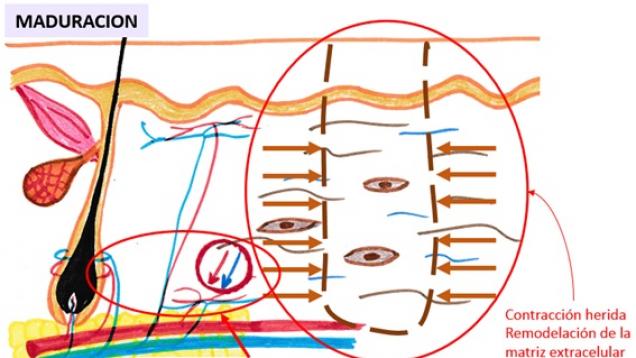
-
Esquema: Fase de maduración de la cicatrización.
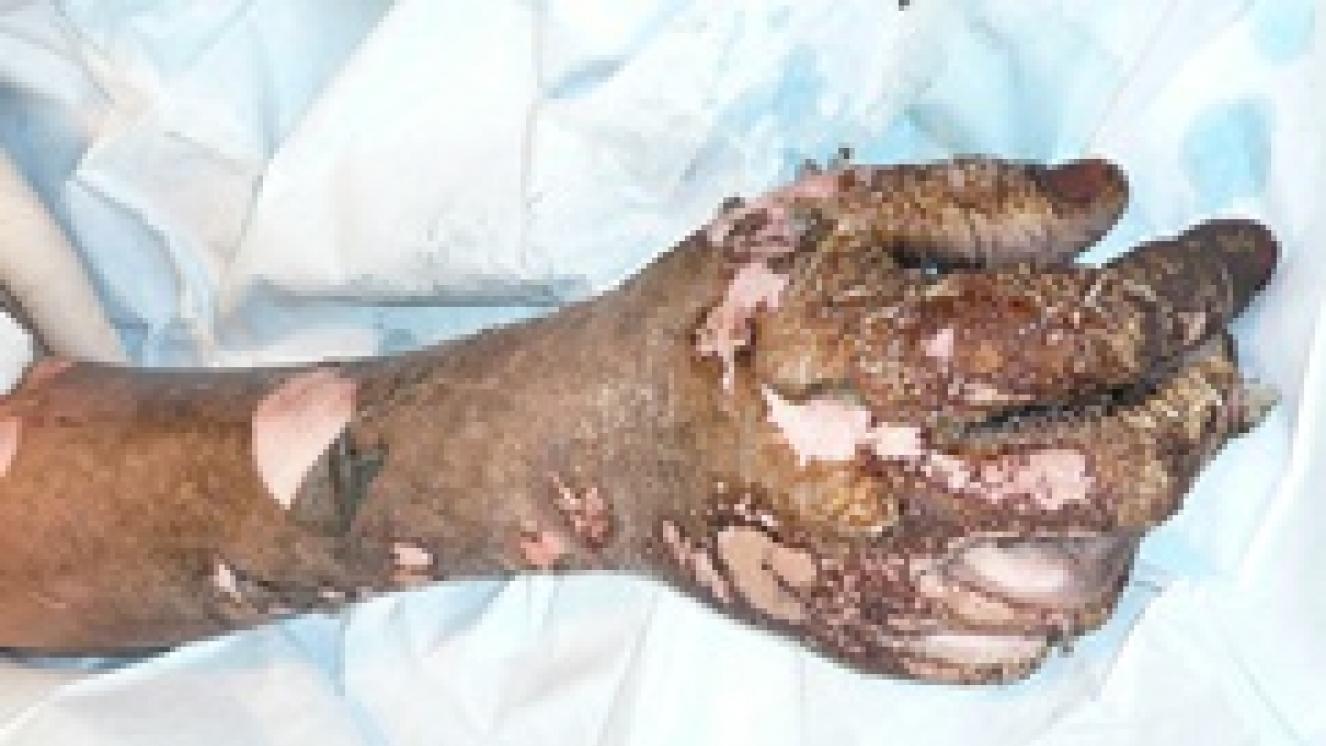
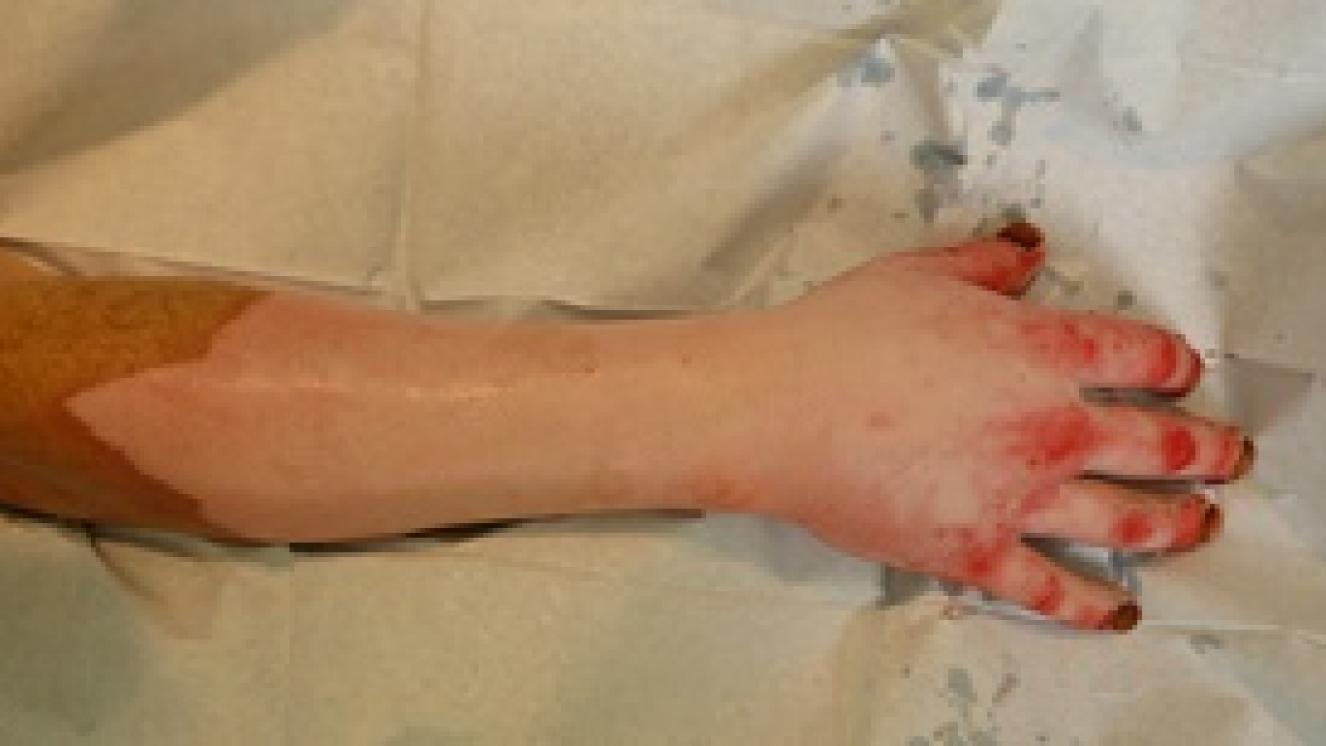
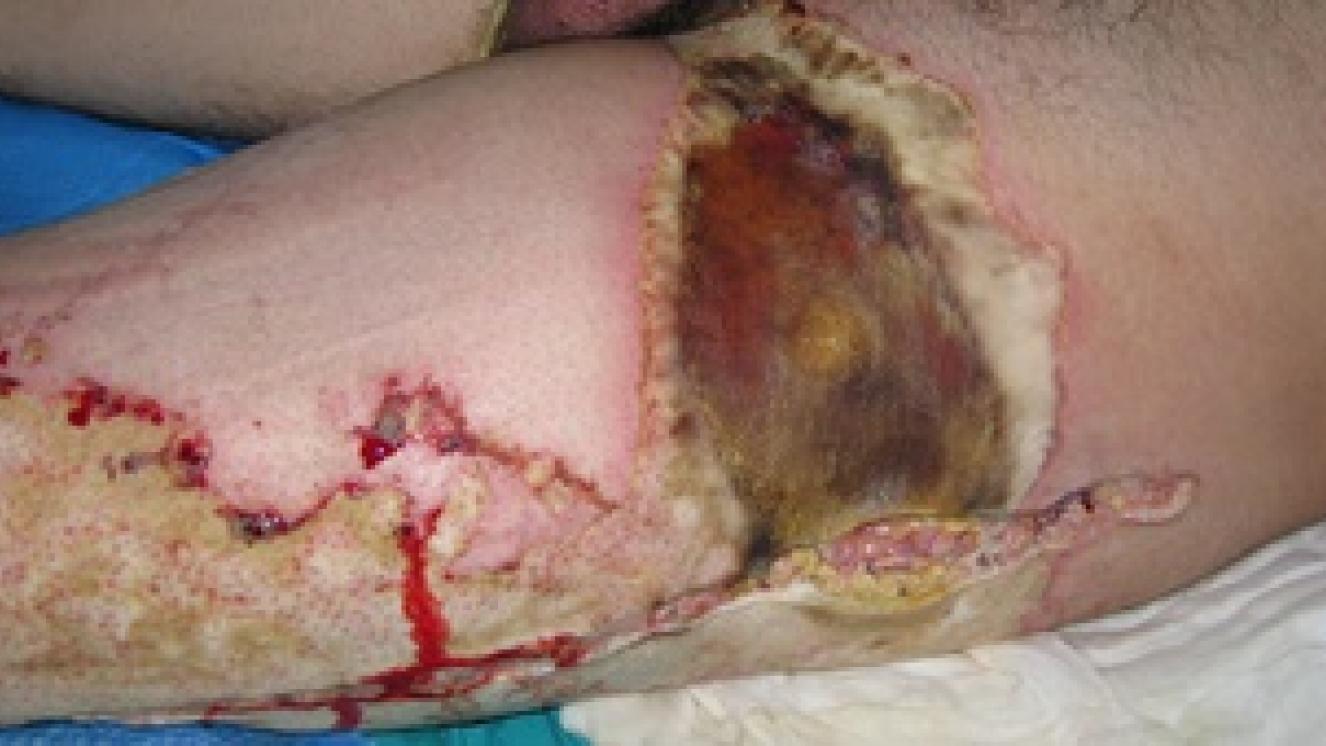
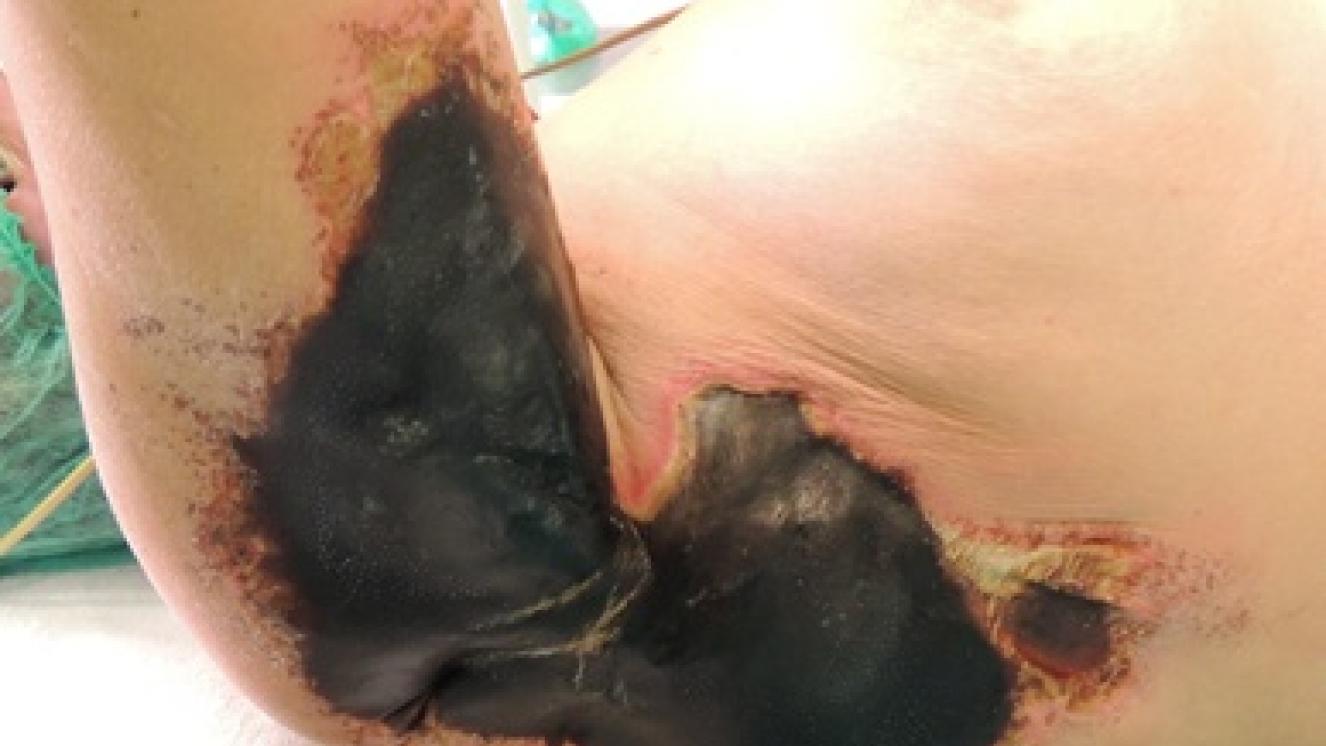
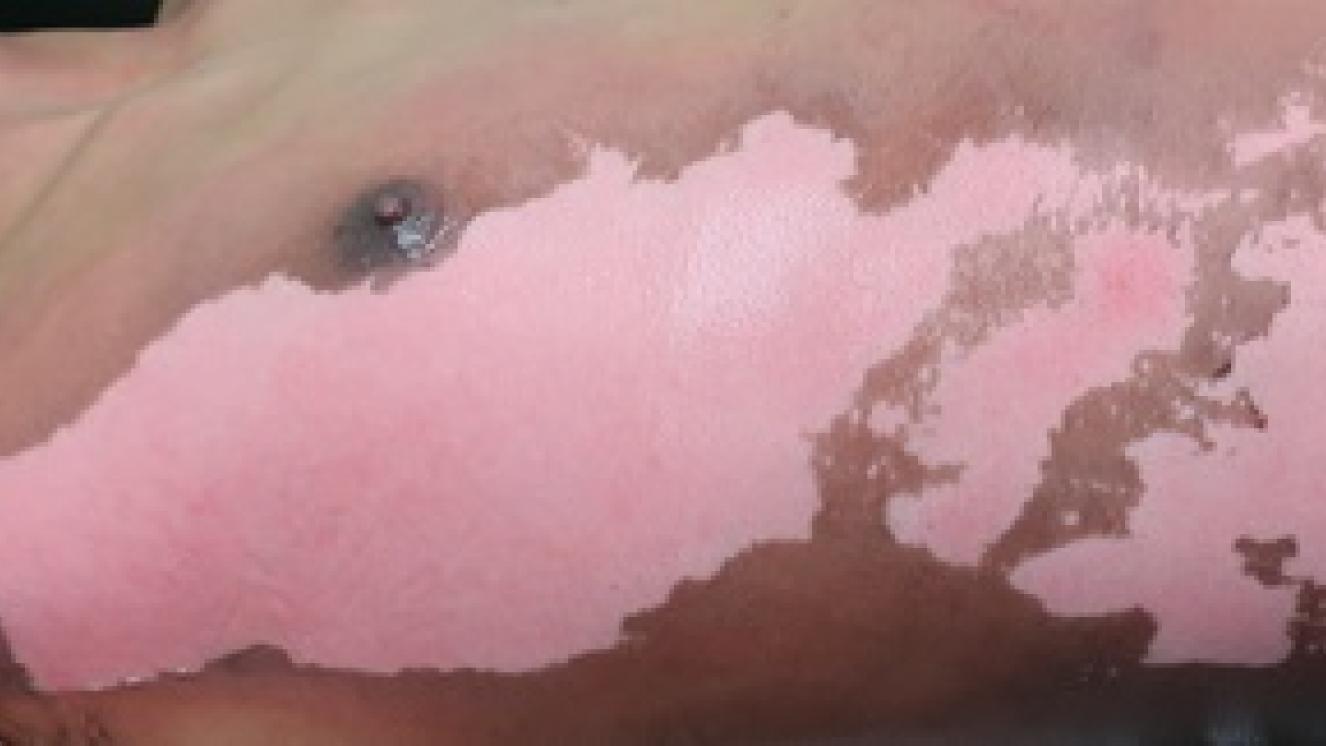
Se caracteriza por la pérdida gradual de vasos sanguíneos y células, por una remodelación de la matriz extracelular (con balance entre la síntesis y la degradación de colágeno) y por la contracción de la herida. A mayor profundidad de la quemadura mayor duración tendrán todas las fases de la cicatrización, dando como resultado una cicatriz retráctil (muy contraída) que tendrá un largo proceso de maduración por la importante desestructuración existente en la epidermis (que será frágil) y en las fibras que forman la dermis y que darán lugar a una piel dura, poco elástica y con escasa resistencia mecánica. Las quemaduras en las que se han perdido todas las células madre de la piel (grado IIB, III y IV) son quirúrgicas, excepto si son muy pequeñas y pueden curar desde los bordes, sin que la contracción que se va a producir ocasiones secuelas funcionales o estéticas severas. Con las cirugías, que consisten en eliminar los tejidos desvitalizados que ha producido la quemadura y cubrir la herida resultante con autoinjertos de piel, pretendemos acortar todas las fases de la cicatrización. Evitamos que se perpetúe en el tiempo la fase inflamatoria (que tiene como objetivo limpiar la herida), acortamos la fase de proliferación al aportar autoinjertos de piel que llevan células madre, fibroblastos y dermis, en mayor o menor cantidad según el grosor del autoinjerto, que sirve como andamiaje para que las células que migran desde el lecho de la herida lo hagan más rápidamente. Por último, acortamos la fase de maduración al evitar, al menos en parte, la contracción de la herida y la desestructuración que se produce en una cicatrización que evoluciona de forma espontánea.
-
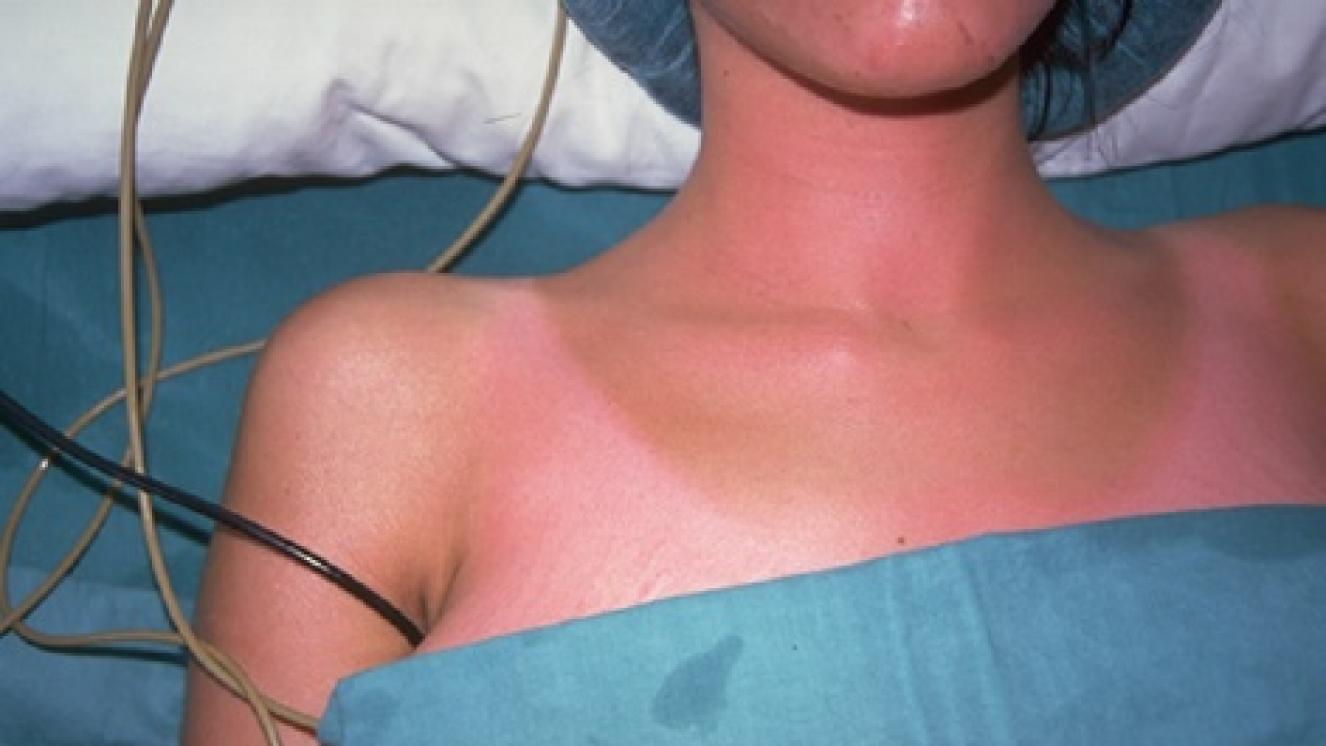
Es una quemadura que afecta a la epidermis (la capa más superficial de la piel). Una quemadura típica de primer grado es la quemadura solar. En estas quemaduras la piel está enrojecida, son dolorosas y puede que exista cierta inflamación en la zona quemada. En estas quemaduras el daño a la piel es escaso y van a curar bien en 5-7 días.
-
Las quemaduras de primer grado sólo requieren como tratamiento mantener la zona afectada hidratada (con una crema hidratante normal es suficiente).
Para aliviar el dolor, se puede utilizar una crema con corticoides durante 48 horas, tomar analgésicos y evitar en la medida de lo posible el roce con ropa áspera.
-
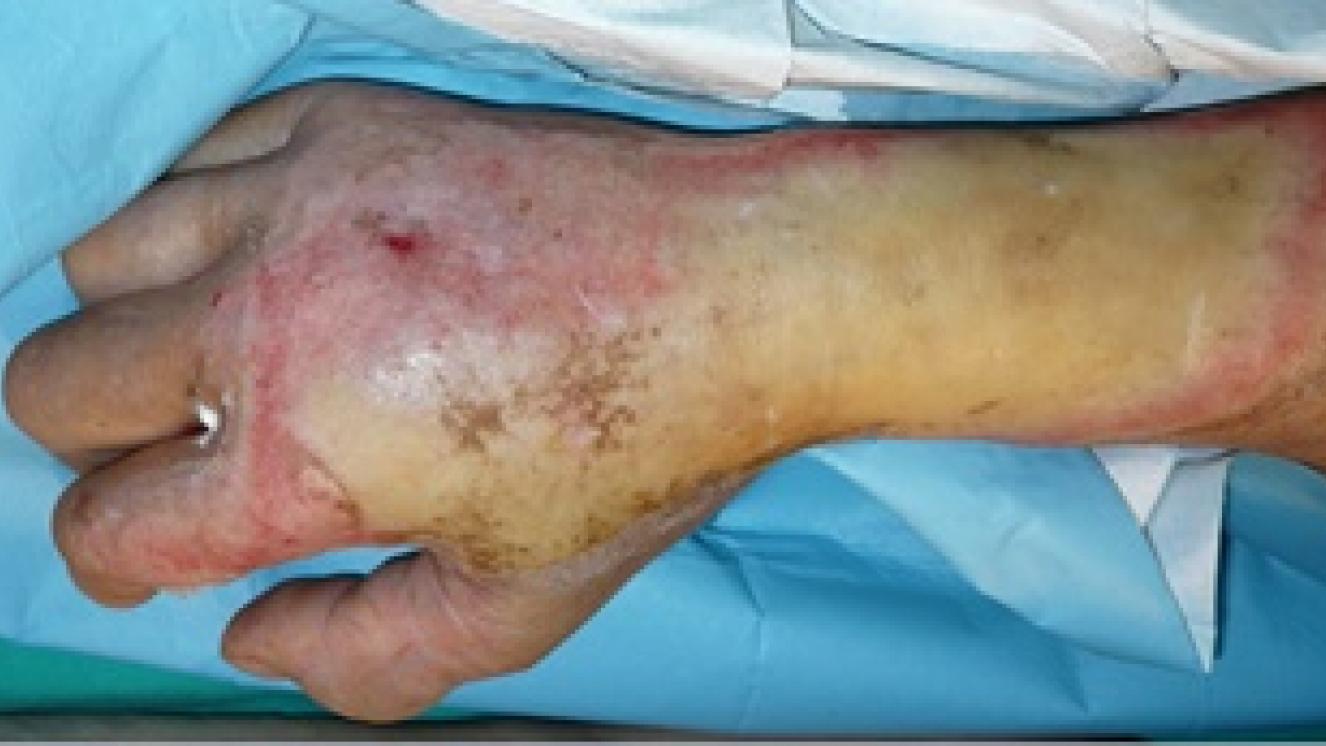
Es una quemadura que afecta a la epidermis y a la dermis.
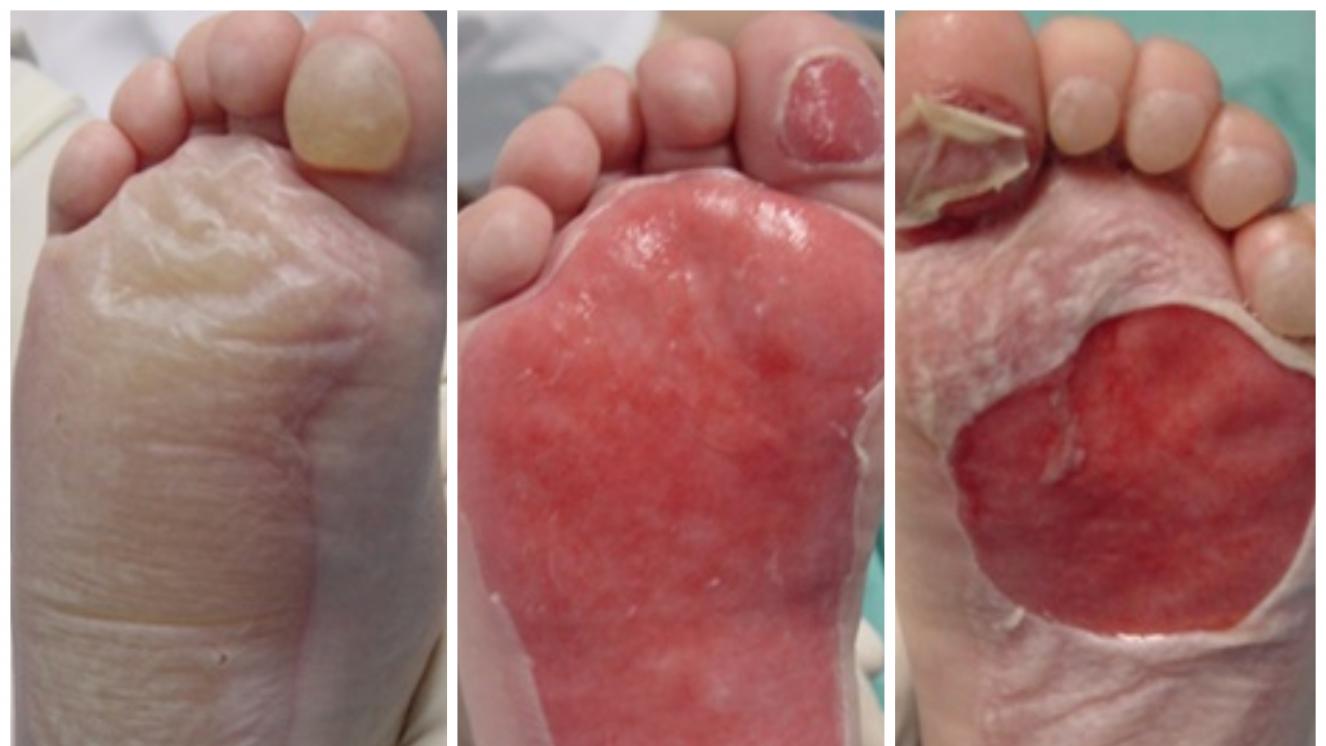
Según la profundidad de afectación de la dermis, las quemaduras de grado II se dividen en tres grados: IIA (o dérmica superficial), IIAB (o dérmica intermedia) y IIB (dérmica profunda). Estos tres tipos de quemaduras son diferentes en sus síntomas, gravedad, necesidades de tratamiento, capacidad para ocasionar secuelas, etc.
-
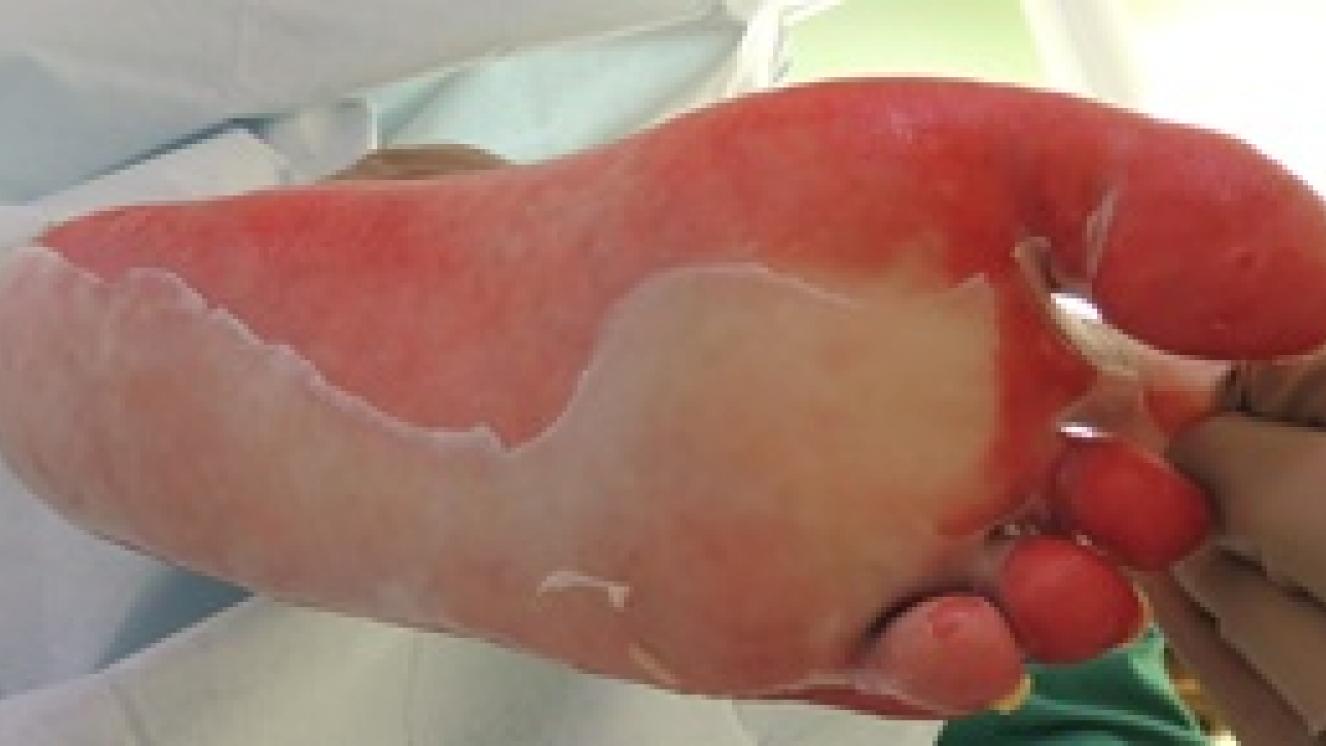
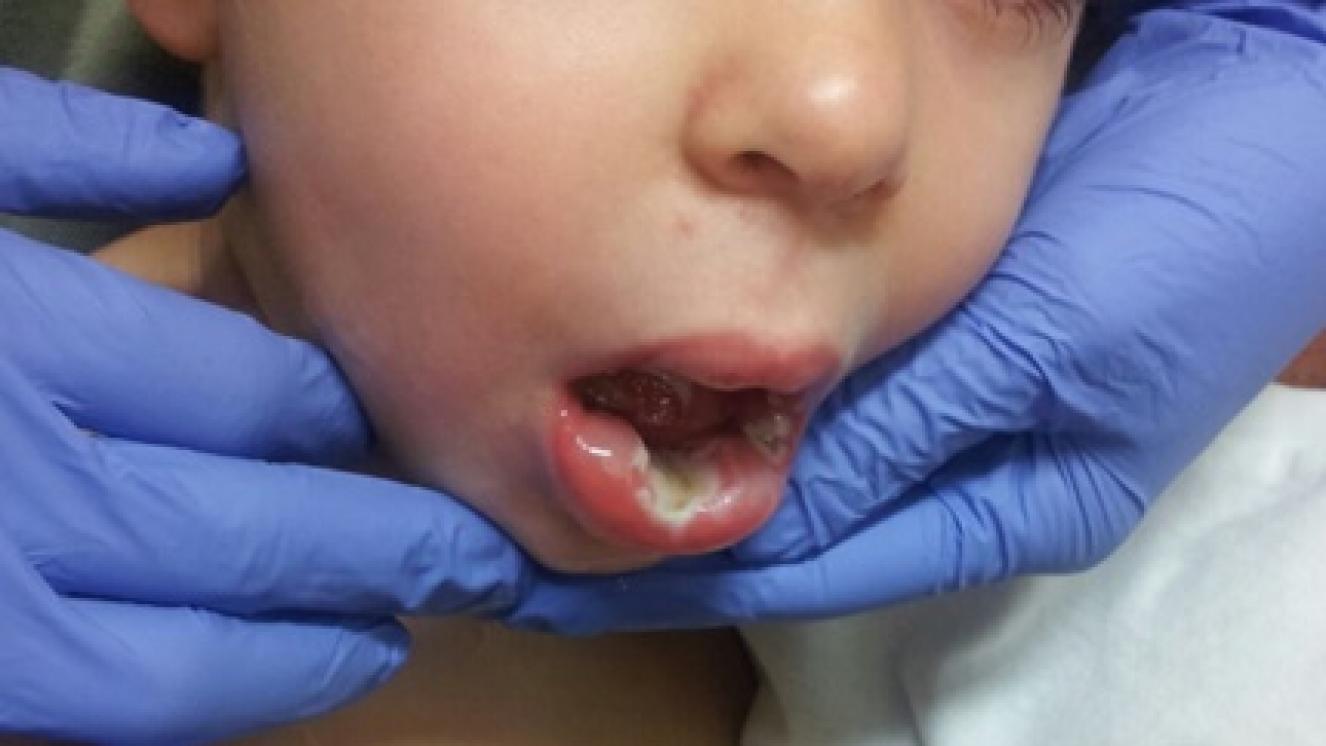
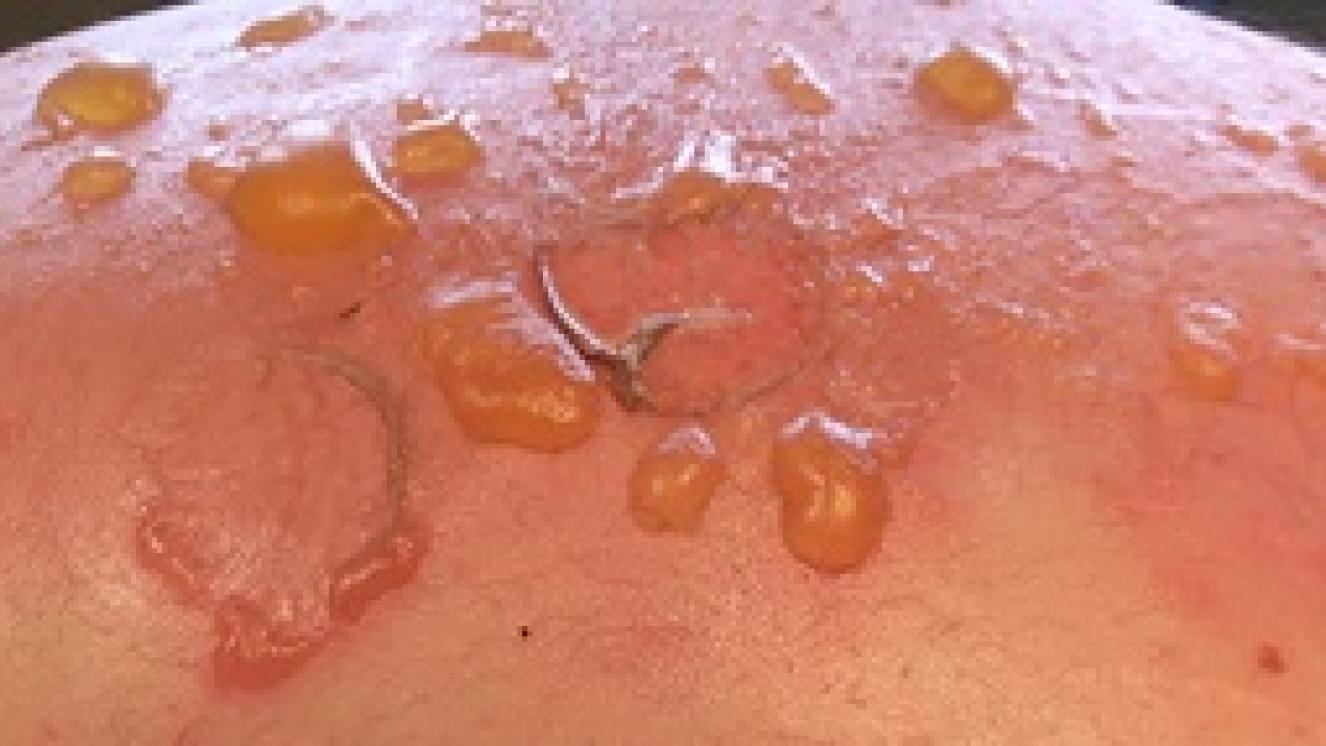
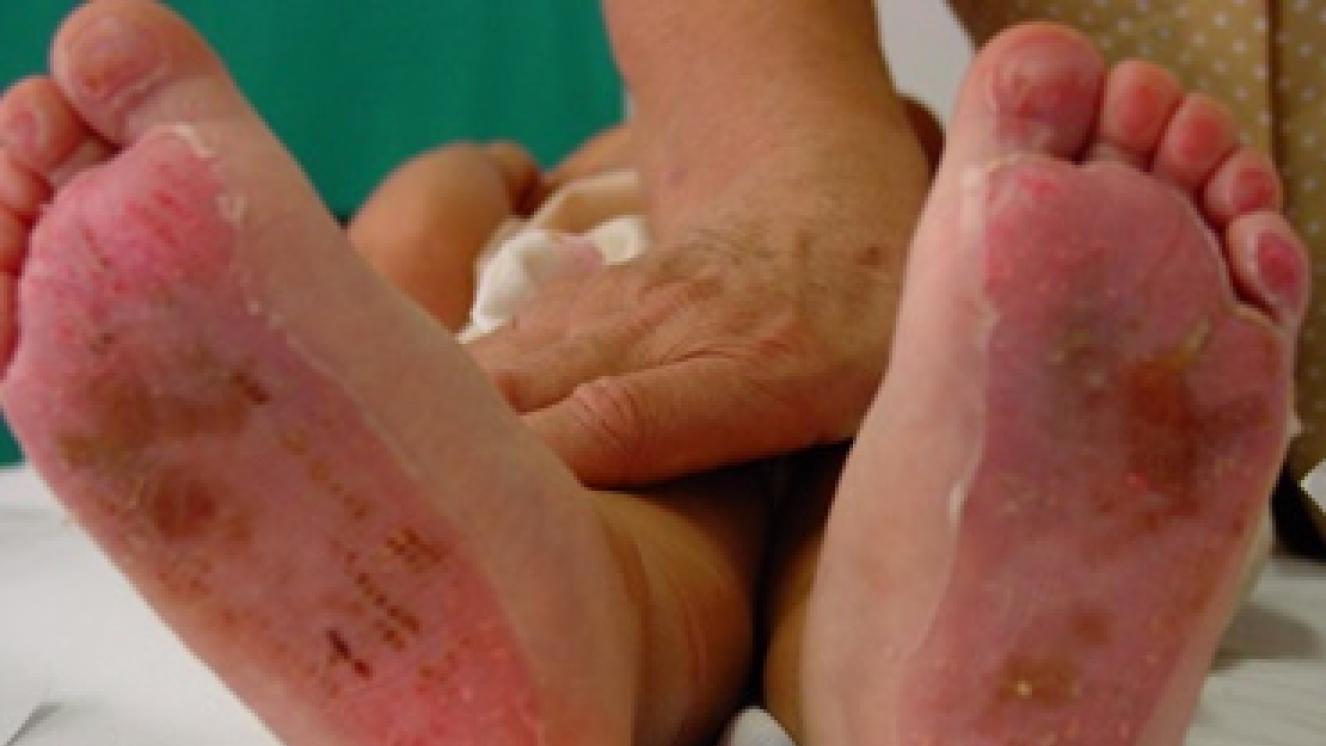
Son quemaduras que afectan a la epidermis (la capa más superficial de la piel) y a la porción más superficial de dermis (llamada dermis papilar).
Síntomas: se forman ampollas, color rojo, muy exudativas y muy dolorosas. Con el paso de las horas tras la quemadura se produce edema (hinchazón) en la zona quemada.
-
En estas quemaduras todavía quedan muchas células madre vivas que van a poder regenerar la piel. Son quemaduras que curan por regeneración, al quedar muchas células madre vivas, habitualmente en 10-15 días. Bastará con que se realicen curas cada cierto tiempo para que curen sin dejar secuelas.
Las curas, si la extensión de la quemadura no es muy grade, pueden realizarse en la mayoría de los casos en los centros de Atención Primaria. Cuidados: Este tipo de quemaduras curan fundamentalmente por regeneración cutánea (con escasos fenómenos de cicatrización) y solo necesitan ser tratadas con cuidados locales: curas periódicas, mantener miembros inferiores elevados, movilizando dedos y articulaciones del pie (para minimizar el edema) y analgésicos para el dolor que ocasionan.
-
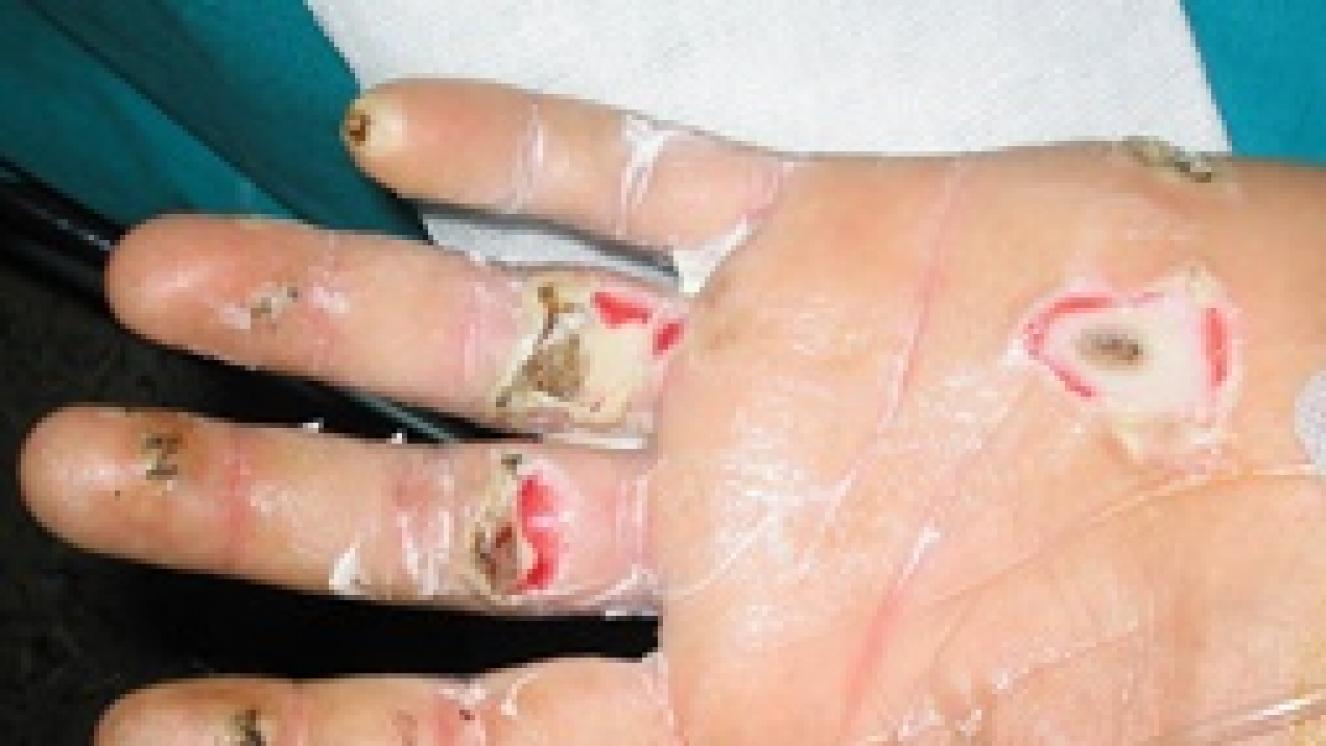
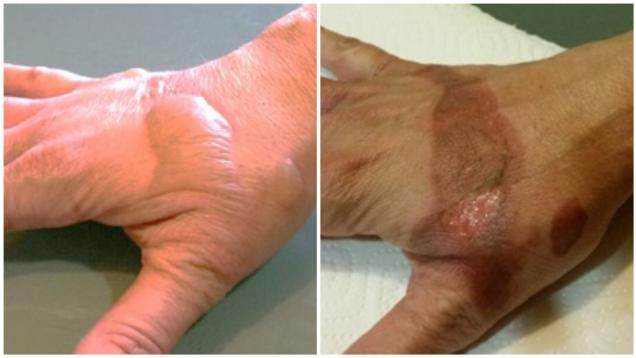
Se discute el mejor procedimiento para manejar las ampollas en las quemaduras: eliminarlas, vaciarlas por aspiración o dejarlas intactas. Hay argumentos para cualquiera de estas actitudes. A favor de mantenerlas (o aspirarlas): la ampolla intacta protege contra las infecciones, crea un ambiente húmedo que favorece la curación, y hace que la quemadura sea menos molesta al proteger las terminaciones nerviosas que han quedado expuestas. En contra: el líquido de la ampolla contiene sustancias que pueden aumentar el daño de la zona quemada que cubre, y que bajo la ampolla habitualmente lo que hay es una quemadura de grado IIA (dérmica superficial), pero puede darse el caso de que la ampolla cubra una quemadura de mayor profundidad que requiera otro tratamiento que se vea retrasado por el hecho de mantener la ampolla.
En general, se recomienda dejar íntegra las ampollas pequeñas, de diámetro menor a 6 mm, excepto si interfieren con el movimiento y son molestas. Las ampollas más grandes se vaciarán por aspiración (dejando la piel de la ampolla como si fuese un apósito biológico sobre la quemadura) o serán eliminadas.
Si la ampolla es pequeña y se ha dejado sobre la quemadura, en unos días la piel se oscurecerá y acabará cayéndose.
-
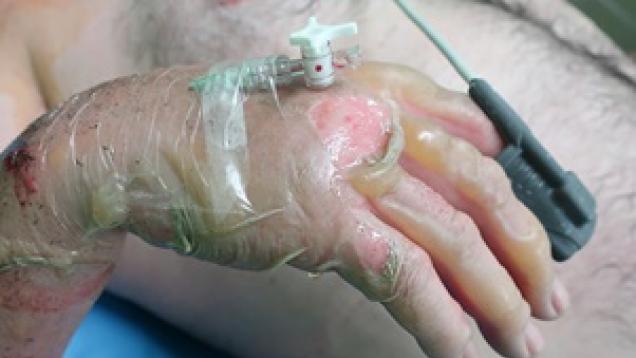
Cuidados: En este caso se dejan las ampollas intactas realizando una cura que proteja la zona quemada. A los pocos días se produce la ruptura espontánea de la ampolla más grande y se aprecia el color más oscuro de la epidermis quemada.
-
Actuación: En este caso se desbridan las ampollas: interfieren con el diagnóstico de la profundidad de la quemadura, interfieren con los movimientos y dificultan la realización de una cura adecuada, favoreciendo el tejido desvitalizado y el contenido rico en proteínas de la ampolla la infección de la quemadura.